Genital bölgede koni şeklindeki ten rengi büyümelerin ortaya çıkması, tamamen haklı bir endişe kaynağıdır, çünkü genital bölgenin sağlığı, kişinin genel fiziksel ve ahlaki refahı için önemli bir noktadır.
Bu siğil oluşumları rahatsızlığa neden olur, normal cinsel yaşamı engeller ve ayrıca daha ciddi sağlık sorunlarına da neden olabilir. Kondilomların bütünlüğü bozulursa enfeksiyon meydana gelebilir ve kötü huylu bir oluşuma geçiş meydana gelebilir. Dolayısıyla bu tür tezahürlerden kurtulma arzusu anlaşılabilir ve oldukça doğaldır.
Görünüm nedenleri
Papilloma siğillerinin nedeni insan papilloma virüsüdür. Bu virüs, insan vücudundaki hücrelere başarılı bir şekilde entegre olan ve onların gelişim döngüsünü, şeklini ve yapısını değiştirmesine neden olan belirli bir DNA seti içerir.

Uluslararası hastalık sınıflandırması ICD-10'a göre insan papilloma virüsü B97. 7 olarak kodlanmıştır. Zührevi nitelikteki anogenital siğillere A63. 0 kodu atanır.
Bu virüsün her biri spesifik siğilli papillomlara neden olan birçok farklı türü vardır. Virüs türü patolojik sürecin seyrini, semptomları, tezahürün yerini ve komplikasyonların ciddiyetini belirler.
Suşlar iki ana türe ayrılır:
- dermal tabakada baskın bir görünüme sahip kutanöz;
- genital organların mukoza epitelinde, ağız boşluğunda vb. görünen mukoza zarları.
Ek olarak, papillomavirüs türleri, onkojenik bir süreçte onkojenik, orta derecede onkojenik ve onkojenik olmayan dejenerasyon riskine bağlı olarak farklılık gösterir.
Çoğu zaman, enfekte bir kişinin vücudunda aynı anda birkaç farklı tür bulunur.
Enfeksiyon yolları ve risk faktörleri
Patojenin vücuda girmesinin birkaç yolu vardır:
- "Dikey" iletim. Hamilelik sırasında bulaşıcı bir etkenin anneden çocuğa geçmesine verilen addır. Enfeksiyonun doğum öncesi dönemde mi yoksa doğrudan doğum sırasında mı meydana geldiği şu anda bilinmemektedir, ancak papilloma virüsü olan bir anneye sezaryen yapılması istenmemektedir. Sezaryen sadece doğum kanalı içindeki papillomların kanaması durumunda seçilir.
- Cinsel yol.Bulaşıcı ajan vücuda vajinal, oral veya anal seks sırasında girebilir. Patojen öpüşme sırasında tükürük yoluyla da bulaşır. Cinsel ilişki sırasında prezervatif kullanmak virüse karşı korumayı garanti etmez ancak bulaşma olasılığını azaltır.
- Ev yolu.Bu hastalık bulaşma mekanizması oldukça nadirdir. Enfeksiyon hastanın kişisel eşyalarına temas yoluyla meydana gelebilir. Virüs tükürük ve idrarda bulunduğu için başkasının bulaşıklarını, ortak havlularını, kişisel hijyen malzemelerini kullanarak, tuvalet kenarından veya hamamdan bulaşmak mümkündür.
Enfeksiyon yöntemi esas olarak kişinin yaşına göre belirlenir: Bebeklerde enfeksiyonun anneden, daha büyük çocuklarda ise temas ve ev içi temas yoluyla geldiği yüksek derecede kesin olarak tespit edilebilir. Çoğu durumda 17 yaşından itibaren cinsel yolla bulaşma meydana gelir.
İstatistiklere göre, insan papilloma virüsü cinsel açıdan olgun nüfusun yarısından fazlasının vücudunda bulunur, ancak çoğu durumda hiçbir şekilde kendini göstermez ve taşıma şeklinde bulunur.
Hastalığın zirvesi 17 ila 25 yaş arasındaki genç yaşlarda ortaya çıkar. Bunun nedeni maksimum cinsel aktivite ve genitoüriner sistemin organlarındaki epitelyumun yüksek duyarlılığıdır.
Hastalığın olasılığını artıran predispozan faktörler şunlardır:
- cinsel aktivitenin erken başlangıcı;
- cinsel partnerlerin sık sık değişmesi;
- 25 yıla kadar yaş;
- daha önce insan papilloma virüsü veya cinsel yolla bulaşan diğer hastalıkları olan kişilerle cinsel temas;
- gebelik;
- intravajinal floranın dengesizliği;
- herhangi bir kronik hastalık;
- endometriozis;
- sitostatik veya glukokortikosteroid ilaçlarla tedavi;
- fazla ağırlık;
- tiroid bezinin bozulması ve insülin üretiminin bozulması;
- hipovitaminoz.
Sık stres ve kişisel hijyen ilkelerine uyulmaması, kişinin vücuda girdikten sonra enfeksiyonun aktif aşamaya girme şansını büyük ölçüde artırır.
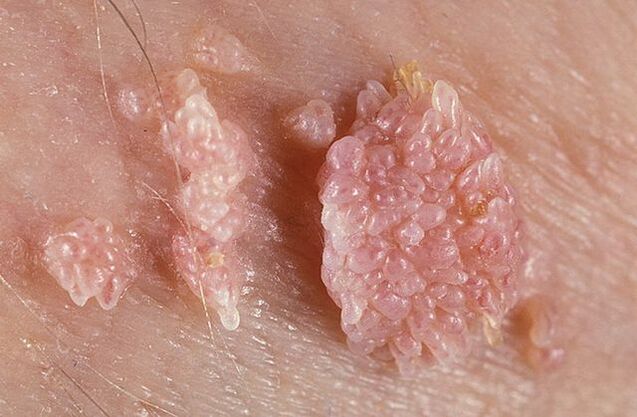
Virüs vücuda girdikten sonra kan dolaşımı yoluyla vücuda yayılır, hücrelere bağlanır, yapılarına nüfuz eder ve DNA'sını hücrenin DNA'sına entegre eder. Etkilenen hücreler daha sonra kondilomların ortaya çıkması nedeniyle aktif olarak büyümeye ve bölünmeye başlar.
Geliştirme yolları
Virüs insan vücuduna girdikten sonra belirli bir süre boyunca herhangi bir belirtiye neden olmuyor.
Hastalığın seyri aşağıdaki algoritmaya göre gerçekleşir:
- Gizli dönem. Bu aşamada, klinik belirtiler olmadığından taşıyıcı, bulaşıcı bir patojenin varlığının farkında değildir. Ancak bu aşamada kişi zaten bulaşıcıdır ve partnerine cinsel temas yoluyla bulaştırabilir. Bu gizli dönem 2-3 aydan birkaç yıla kadar sürebilir.
- Hastalığın başlangıcı, virüsün vücutta yeterince çoğalması veya bağışıklık sisteminin koruyucu mekanizmalarının azalmasıyla ortaya çıkıyor. Bu dönemde ilk belirtiler ortaya çıkar.
- Artan semptomlarla aktif gelişim.
Olayların ileriki gidişatı yönlerden birinde gelişiyor:
- papilloma siğillerinin tamamen ortadan kalkmasıyla kendi kendine iyileşme (çoğunlukla hamileliğin bitiminden sonra görülür);
- yavaş seyir ve cilt büyümelerinin büyümemesi;
- papillomların aktif dinamikleri, şekli, boyutu, sayısı ve yakın konumdaki grupların birleşmesi ile birlikte;
- iyi huylu büyümelerin kötü huylu olanlara dejenerasyonu.
Kondilom türleri
Birkaç geleneksel kondiloma papillom türü vardır:
- ekzofitik- tercihen dışa doğru büyüme ile cilt veya mukoza yüzeyinin üzerinde çıkıntı yapan;
- endofitik- cilt yapılarının derinliklerine doğru baskın bir büyüme ile, bu nedenle görsel inceleme sırasında çok az fark edilir;
- Buschke-Levenshtein eğitimi- hızlı büyüme oranları, büyük boyutlar ve bir tedavi sürecinden sonra sık tekrarlamalar ile karakterizedir. Bu formla hem dış büyüme hem de derin iç doku katmanlarında hasar meydana gelir.
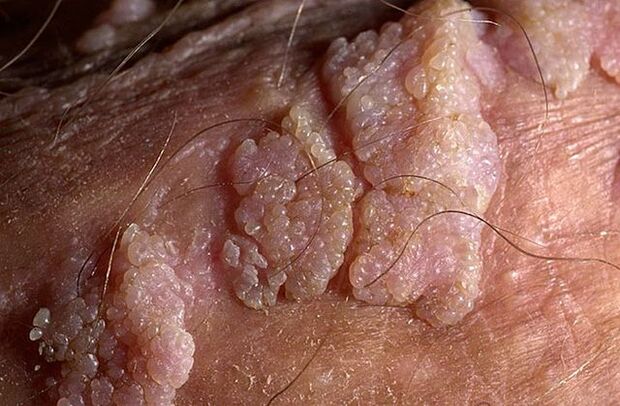
Genital siğiller ince veya geniş tabanlı olabilir. Sap ince ise uç keskin veya sopa benzeri olabilir. Geniş tabanlı papillomlar oldukça nadirdir. Tüm bu büyümelerin rengi cildin rengine yakındır: etten pembeye. Yüzey yumuşak olabilir veya bir keratin tabakasıyla kaplanabilir.
Siğiller tek tek veya nodüllere benzeyen gruplar halinde ortaya çıkabilir. Bazen bu tür çoklu gruplar 1, 5 cm boyuta ulaşır Birkaç grup birleştiğinde karnabahar salkımlarına veya horoz tarağına benzeyen oluşumlar ortaya çıkar. Bu büyümeler muayene sonrasında hastalığın tespit edilmesini kolaylaştırır.
Tekli büyümeler genellikle büyük elementler kadar rahatsızlığa neden olmaz. Nadir durumlarda kırılırlar ve hafifçe kanarlar.
Büyük oluşumlar daha sorunludur: Etkilenen bölgelerde kök salan ikincil bir enfeksiyon nedeniyle ıslanabilir, kanayabilir ve kötüleşebilirler.
Belirtiler
İlk belirtiler, en kısa durumda birkaç hafta süren latent dönemin tamamlanmasından sonra ortaya çıkar.
Kondilomaların oluşumu şu şekilde gerçekleşir:
- ciltte kaşınmaya başlayan hafif bir kızarıklık belirir;
- ciltte veya mukoza yüzeyinde kabarcıklar veya küçük şişlikler şeklinde döküntüler görülür;
- tüberküllerin uzunluğu yavaş yavaş 1-1, 5 santimetreye çıkar;
- Yakınlarda kondiloma papüllerine dönüşen yeni döküntüler ortaya çıkıyor.
Lokalizasyon, spesifik suşa ve patojenin vücuda giriş yerine bağlıdır:
- dış cinsel organ;
- anal bölge (anogenital papillomlar);
- üretranın içinde;
- rahim ağzında;
- ağızdaki epitel üzerinde (bukkal yüzeylerde, dilde ve dudakların iç kısmında).
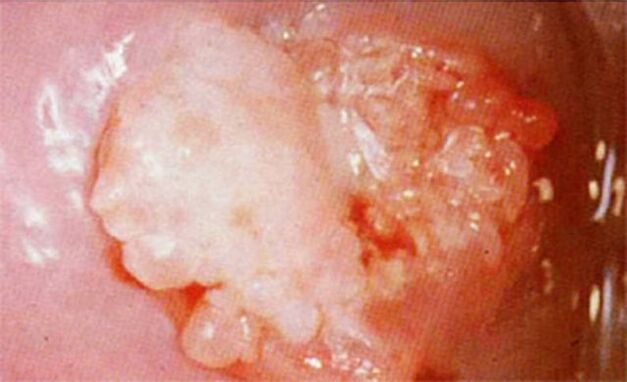
Klinik tablo, kişinin sağlık durumuna bağlı olarak her vakada farklılık gösterebilir. Küçük siğillerde başka hiçbir belirti görülmeyebilir.
Daha şiddetli bir seyirle aşağıdaki eşlik eden semptomlar gözlenir:
- döküntü bölgesinde kaşıntı veya yanma;
- perine bölgesinde yabancı bir cisim hissi;
- neoplazmlar alanındaki nem;
- kondilomların bulunduğu bölgeden hoş olmayan bir koku.
Fiziksel aktivite, uzun yürüyüş veya koşma ile yukarıdaki semptomların tümü yoğunlaşır.
Ağır vakalarda yorgunluk, halsizlik, zehirlenme belirtileri, uzun süreli baş ağrısı, ateş ve yüksek ateş görülür.
Erkeklerde ve kadınlarda semptomlar bazı farklılıklar gösterir. Bunun nedeni anatomik farklılıklar ve cinsel davranışın özellikleridir.
Erkeklerde belirtiler
Erkeklerde kondilomlar çoğunlukla skrotum, kasık, pubis ve penisin çeşitli yapısal kısımlarını etkiler: baş, gövde, frenulum ve sünnet derisi, koroner oluk. Papillomlar üretranın yakınında lokalize edildiğinde belirgin bir kırmızı renk kazanır ve bu konum genellikle idrar yaparken akıntının çatallanmasına veya sıçramasına neden olur.
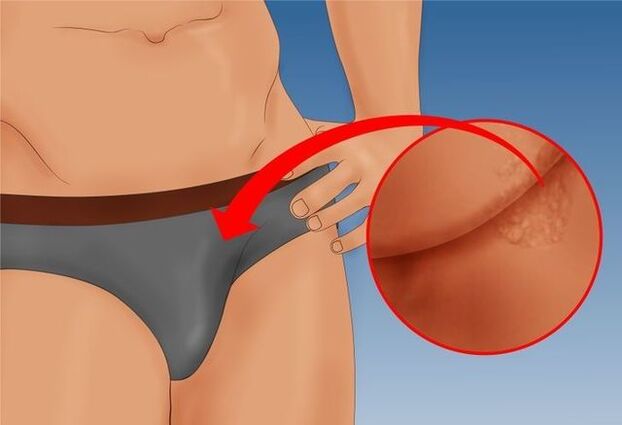
Döküntü anüs çıkışında yer alıyorsa bağırsak hareketleri sırasında şiddetli ağrı oluşabilir ve dışkıda kan mevcut olabilir. Bu nedenle, periyodik kabızlığa ve bazen hemoroitlere neden olan refleksif bir dışkılama korkusu sıklıkla ortaya çıkar.
Alt karın bölgesinde genellikle belirsiz bir ağrı vardır; seks sırasında, idrar yaparken olduğu gibi yanma hissi ve ağrı da vardır.
Enfeksiyonun uzun süreli varlığı kişinin bağışıklığını azaltır, bu da onu tedavisi normalden daha zor olan solunum yolu hastalıklarına karşı daha savunmasız hale getirir.
Kadınlarda belirtiler
Kadınlarda papillomların en sık görüldüğü yerler, nem ve sıcaklığın sürekli arttığı perianal bölgelerdir: klitoris epiteli, labia, vajinal çıkış ve üretral açıklık. Anal seks sırasında bir enfeksiyon meydana gelirse, anüs çevresinde bir büyüme halkası yoğunlaşabilir.
Büyük büyümeler sıklıkla ikincil olarak enfekte olur ve dokunulduğunda güçlü bir kokuya, kanamaya, ülsere ve şiddetli ağrıya neden olur. Yürürken tahriş ve şiddetli rahatsızlık görülür.
Kadınların% 50'sinde, rutin kolposkopi sırasında tespit edilen rahim ağzında beyazımsı elementler oluşur ve bundan önce kondilomların beyaz rengini artırabilecek asidik bir dezenfektan ile tedavi edilir.
Bazı durumlarda, tüm büyümeler kadının iç genital organlarının mukozasında bulunur, bu nedenle jinekoloğa planlı bir ziyarete kadar bunları fark etmez. Çoğu zaman tedaviye erkeklere göre daha geç başlanmasının nedeni de budur.
Çoğu zaman kadınlar, samimi yerlerdeki oluşumların varlığından dolayı utanç duyarlar ve bu da onları cinsiyeti reddetmeye zorlar.
Papillomlar nadiren ağızda ve çok nadir durumlarda pubis, uyluk, boyun veya yüzde ortaya çıkar.
Hamilelik sırasında kondilomatozun özellikleri
Kondilomatoz tedavi edilmişse gebelik birkaç aydan daha erken planlanmamalıdır. Kadının tedavi sırasında antiviral ilaçlar alması durumunda hamilelikten uzak durma süresi uzar. Başarılı bir tedaviden ve bakımlı bir aralıktan sonra güvenle hamile kalabilirsiniz.
Hastalık zaten hamilelik sırasında keşfedilirse, bebeğin tüm organları oluşana kadar tedavinin beklenmesi önerilir. 28 haftadan sonraki tedavi fetusta gelişimsel anormalliklere neden olmaz.
Hamile kadınlarda kondilomatöz siğillerin ortaya çıkmasının nedenleri arasında bağışıklıkta standart bir azalma, vücutta artan stres ve önemli hormonal dalgalanmalar yer alır.

Papillomlar genital organların dış kısımlarında veya perianal bölgede bulunuyorsa ve rahatsızlığa neden olmuyorsa tedavi sorunu çocuk doğana kadar ertelenebilir. Ancak hızlı büyüme, boyut artışı ve büyümelerde şiddetli ağrı olması durumunda derhal doktora başvurmalısınız. Bazen oluşumların yüksek oranda ilerlemesiyle birlikte gevşemeleri gözlenir ve bu da vajinal yırtılmaya yol açabilir.
Bu hastalık genellikle fetüsün oluşumunu etkilemez, ancak etkisi annenin durumuna ve doğum sürecine kadar uzanır. Başka enfeksiyonlar mevcutsa genellikle prematürite riski vardır.
Fetüsün doğum kanalından geçişi sırasında kondilomlar hasar gördüğünde, bu genellikle yenidoğan veya torasik dönemde bebeğin enfeksiyonuna ve laringeal kondilomatoza yol açar. Bu nedenle doğum kanalında önemli papillomların varlığı doğrudan sezaryen endikasyonudur.
Gerekirse hamilelik sırasında büyüme alınır ve ardından doku, iyi huylu olduğunun doğrulanması için histolojiye gönderilir.
Hamilelik sırasında kondilomlardan kurtulmak için geleneksel tıp yöntemlerinin kullanılması kabul edilemez, çünkü bu sadece olumlu bir sonuç vermemekle kalmaz, aynı zamanda iyi huylu hücrelerin kötü huylu hücrelere dejenerasyonuna da yol açabilir.
Hamilelik sırasında rahatsızlığa neden olmayan oluşumlar, kadının hormonal dengesi normalleştikçe doğumdan sonraki birkaç ay içinde çoğu zaman tedavi gerektirmeden kendiliğinden kaybolur.
Teşhis
Bir hasta insan papilloma virüsünü anımsatan semptomları fark ederse, bir jinekolog, ürolog veya zührevi uzmana başvurması gerekir.
Uzman öncelikle aşağıdaki noktaları açıklığa kavuşturmak için bir anket yapar:
- hasta tarafından ilk semptomların tespit edilme zamanı;
- olası enfeksiyon nedenleri;
- Doktora başvurana kadar hastalığın dinamikleri ve gelişimi.
Bundan sonra uzmanın büyümelerin yerini, yoğunluğunu, boyutunu ve durumunu belirlediği bir klinik muayene yapılır. Kadınlar için ek bir kolposkopi (bireysel genital organların büyütülerek incelenmesi) veya genişletilmiş kolposkopi (bir asetik asit çözeltisi kullanılarak benzer bir prosedür) gerçekleştirilir.
Daha doğru bir teşhis için doktor aşağıdaki ek testleri yapar:
- PCR teşhisi, etkilenen bölgelerin epitelinden alınan kazımalarda patojeni tespit etmenize ve miktarını belirlemenize olanak tanır (ayrıca virüsün türünü belirlemenize de olanak tanır);
- anoskopi- anüs yakınındaki alanın büyütülerek görsel olarak incelenmesi;
- sitoloji ve histolojiatipik hücreleri veya dokuları tanımlamak için oluşum parçaları;
- büyüme biyopsisidoku yapısının mikroskobik incelenmesi için epitel dokulardan;
- antikor titresi tespitibu virüse;
- lekelemeMikroskobik onkositoloji için servikal kanal ve serviksten.
Gerekirse bir dermatolog veya proktolog ile istişareler planlanır. Teşhis hamile bir kadına yapılırsa, bir kadın doğum uzmanı-jinekoloğa başvurmak gerekir.
Gerekli tüm verileri aldıktan sonra uzman, terapi için bireysel taktikleri seçebilir ve hastalıktan tamamen kurtulabilir.
Tedavi
Çoğu zaman, kondilomatoz ile insanlar tıbbi kurumlara gitmekten kaçınırlar ve tedaviyi kendileri seçerler, görünür belirtileri ortadan kaldırabilen yerel ilaçları tercih ederler, ancak enfeksiyonun vücudunu iyileştirmezler, onu gizli bir aşamaya aktarırlar. Bu tür bir tedavi neredeyse her zaman nüksetmeye yol açar. Bu nedenle nihai tedavi için yalnızca bir uzman tarafından belirlenebilecek entegre bir yaklaşım gereklidir.
Tedavi aşağıdaki alanlarda gerçekleştirilir:
- büyümelerin giderilmesi;
- virüse karşı mücadele;
- hastanın bağışıklığını güçlendirmek.
Genital siğillerle mücadelede kullanılan tüm yöntemler radikal ve tıbbi olarak ikiye ayrılır.
Radikal yöntemler
Bu tür yöntemler, dış belirtilerin acilen ortadan kaldırılması gerekiyorsa veya kondilomlar kadınlarda rahim ağzında lokalize olduğunda seçilir.
Kaldırmak için aşağıdaki yöntemler kullanılır:
- Cerrahi eksizyonlokal veya genel anestezi altında neşter kullanılarak oluşumlar. Kesilen bölge cerrahi iplikle dikilir. Bu yöntem klasik olarak kabul edilse de sıklıkla ameliyat sonrası kanamaya ve hastanede uzun süreli rehabilitasyona neden olduğundan, son zamanlarda cerrahi müdahale giderek daha az kullanılmaktadır.
- Sıvı nitrojen ile kriyo-tahribat.Bu yöntem nispeten ucuz ve güvenlidir ve anestezi veya anestezi gerektirmez. Dondurulduktan sonra oluşumların proteini yok edilir, nodüller kurur ve düşer. Birkaç hafta sonra tedavi bölgesinde herhangi bir yara veya yara izi kalmaz.
- Lazer kaldırma.Güvenlik ve yüksek verime rağmen, yöntem anestezi gerektirir ve yüksek maliyetle karakterize edilir, bu nedenle diğer yöntemlerin kullanılamadığı durumlarda reçete edilir. Lazer ışınına maruz bırakıldığında büyüme sapının yapısı tahrip olur. Dağlamadan sonra kondilom beslenmeden mahrum kalır, bu da birkaç gün içinde nekrozuna yol açar ve kabuk kaybolur. Lazer çıkarıldıktan sonra sıklıkla yara izleri kalır.
- Elektrokoagülasyon.Yöntem ekonomiktir ancak çok acı vericidir, bu nedenle lokal anestezi gerektirir. Genital büyümeler, papillomların dağlandığı yüksek sıcaklıklara maruz kalır. Kabuklar birkaç gün sonra kendiliğinden düşer ve geride yara izleri kalır.
- Radyocerrahi.Şu anda yüksek maliyetini belirleyen en ileri teknolojiye sahip, hızlı ve etkili yöntemdir. Yüksek frekanslı radyo dalgaları kullanılarak genital siğiller 15-30 dakika içerisinde ağrısız bir şekilde yok edilir. Bu şekilde çıkarıldıktan sonra kanama olmaz, bir gün içinde iyileşme olur ve sonrasında ciltte iz kalmaz.
- Kimyasallarla yıkım.Bu teknik, çoklu füzyon olmadan yalnızca küçük oluşumlar için uygundur. Büyüme hücrelerinin ölümüne yol açan özel güçlü maddeler kullanılır. Bu ürünler, yerel kimyasal yanıklara neden olan yüksek konsantrasyonlu asitlere veya alkalilere dayanmaktadır.
Kendimizi yalnızca kondilomatozla mücadelede radikal yöntemlerle sınırlandırırsak, her üç durumda da kondilomaların tekrarı meydana gelir.
İlaç tedavisi
Bütünleşik bir yaklaşım, iyi huylu oluşumların ortadan kaldırılmasını, vücuttaki virüsten kurtulmayı ve bağışıklık durumunun arttırılmasını içerir. Bu nedenle ilaç tedavisi bu tür ilaçların kullanımını içerir:
- Eczane ürünlerisiğil nekrozu için evde kullanım için kabul edilebilir. Birkaç gün boyunca bu ürün kondillere noktasal olarak uygulanmalıdır. İlaç büyümenin yakınında sağlıklı dokuya bulaşırsa derin bir kimyasal yanık oluşacaktır, bu nedenle ilacı çok dikkatli uygulamanız gerekir. Günlük uygulamalardan sonra birkaç gün gibi kısa bir ara verin. Çekim düşmezse kurs tekrarlanır. Dış büyümelerin nekrozuna neden olan farmasötik ürünler arasında solüsyonlar ve merhemler bulunur.
- Antiviral ajanlar.Yerel veya sistemik kullanıma yönelik olabilirler.
- İmmünomodülatörlerbağışıklığı geliştirmek için.
Ayrıca vücudun savunmasını iyileştirmek için multivitamin komplekslerinin sistematik alımı, özel bir diyet ve sağlıklı bir yaşam tarzı önerilmektedir.
Tedaviden sonra kondilomatoza karşı bağışıklık gelişmez, bu nedenle önceki bir cinsel partnerden yeniden enfeksiyon mümkündür.
Olası komplikasyonlar
Uzun süre tedavi edilmezse kondilomatoz aşağıdaki komplikasyonlara neden olur:
- Perianal bölgede cerahatli oluşumlara, balanopostit ve ülserasyona yol açan hasarlı kondilomatöz papillomlara bakteriyel bir enfeksiyonun eklenmesi.
- Üretrada büyümeler büyüdüğünde viral-bakteriyel üretrit gelişebilir ve bu da idrara çıkma sorunlarına, vücutta idrar tutulmasına ve idrar yolu enfeksiyonuna yol açabilir.
- Anüste büyük oluşumlar lokalize olduğunda hemoroidal kanama ve paraproktit meydana gelir.
- Genital siğiller kişinin cinsel yaşamını etkileyerek cinsel ilişkiyi reddetmesine neden olabilir. Bütün bunlar sıklıkla depresyona ve psikolojik sorunlara yol açar.
- Kadınlarda servikal erozyon ve displazi gelişebilir.
- En büyük tehlike, iyi huylu tümörlerin kansere (penis başı veya rahim ağzı kanseri) dönüşme riskidir.
Önleyici tedbirler
Kondilomatozun önlenmesi spesifik ve genel olarak ayrılmıştır.
Spesifik önleyici tedbirler arasında yeni bir dört değerlikli aşı ile aşılama yer almaktadır. Bu aşılar, insan papilloma virüsünün tüm türlerine karşı işe yaramaz, ancak bunların en tehlikelisi olan rahim ağzı kanserine neden olan virüsle başarılı bir şekilde mücadele eder. Aşılama 11 yaşından itibaren yapılır ve üç kez tekrarlanır.
Spesifik olmayan önleme, cinsel yolla bulaşan birçok hastalığın doğasında bulunan önlemlere benzer:
- bariyer kontraseptiflerinin kullanımı;
- uygun düzeyde kişisel hijyen;
- düzenli cinsel partner;
- bir jinekolog veya androlog tarafından düzenli muayene;
- pelvik organ hastalıklarının zamanında tedavisi;
- alkol ve sigarayı bırakmak.
Ayrıca stres, fiziksel yorgunluk, hipotermi ve bağışıklık sistemini zayıflatacak her türlü faktörden kaçınmak gerekir. Sağlıklı bir beslenme, daha iyi sağlık ve uygun uyku düzeni, genital siğillerin ortaya çıkmasını önlemeye yardımcı olacaktır.














































































